Dermatite atopica
Coordinamento a cura di Raffaele Brancaccio
Sintomatologia e decorso
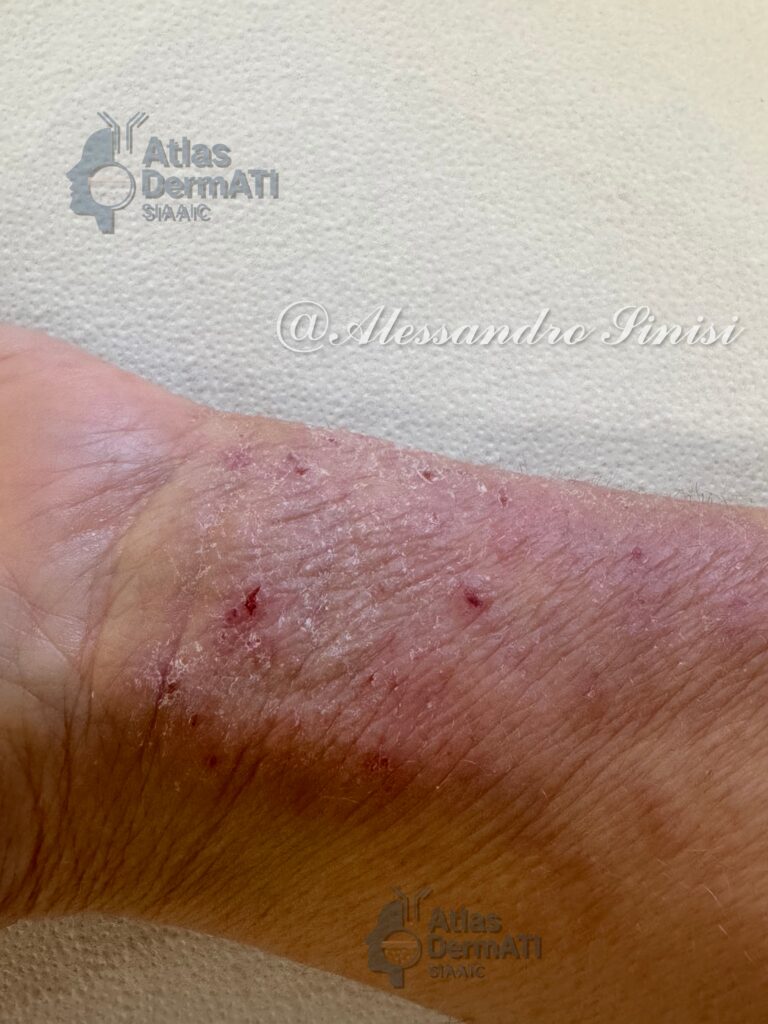
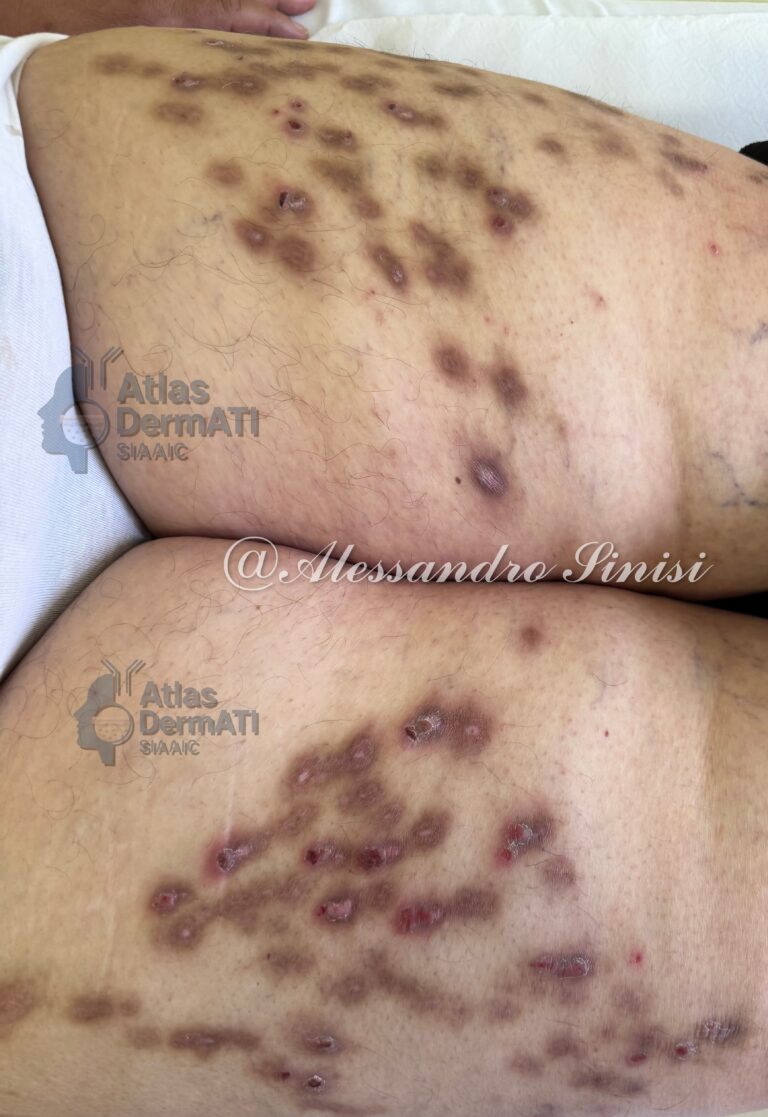
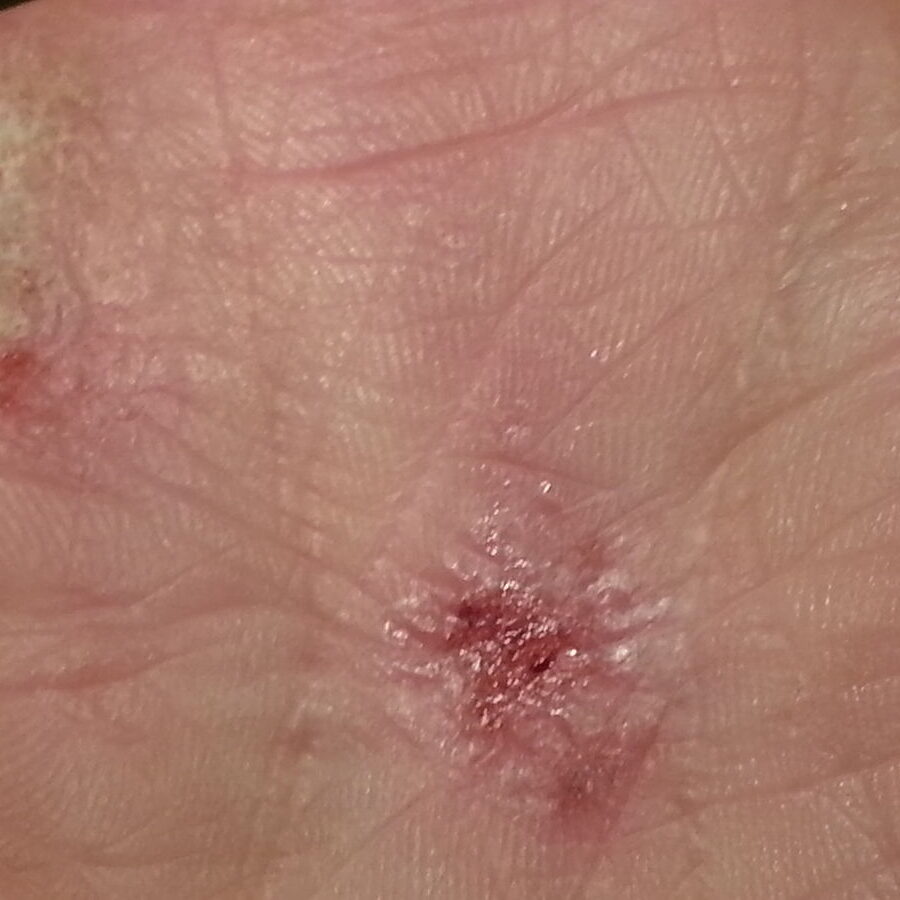
La dermatite atopica (AD) è una dermatosi infiammatoria cronica-recidivante a patogenesi multifattoriale (disfunzione barriera epidermica, immunità di tipo 2, microbiota cutaneo, fattori neuro–immuni). L’esordio è tipicamente in età pediatrica, ma è frequente la persistenza o l’esordio in età adulta. Si può presentare in forma acuta con eritema mal delimitato, papule/vescicole sierose, essudazione e croste associati a prurito intenso; può cronicizzare formando placche e chiazze eczematose secche con fissurazioni, lichenificazione per iperplasia reattiva ed escoriazioni lineari. L’AD è frequentemente associata ad altre patologie atopiche quali rinocongiuntivite allergica, asma, rinosinusite con poliposi nasale ed esofagite eosinofila. L’andamento è cronico-recidivante con riacutizzazioni, spesso scatenate da trigger (irritanti, sudorazione, stress, infezioni, clima secco/freddo, ecc.).
Sedi
Qualsiasi regione cutanea può essere colpita. Esiste una distribuzione tipica età-dipendente: lattante: volto, cuoio capelluto, superfici estensorie degli arti; bambino: flessurale (fosse ante-cubitale e poplitea), collo, dorso mani/piedi; Adolescente/adulto: flessurale, palpebre, collo, mani, capezzoli, regione anogenitale, lichenificazione diffusa. Da considerare anche varianti fenotipiche peculiari: head-and-neck (variante testa-collo), nummulare (lesioni tondeggianti a forma di “moneta”), prurigo-like (lesioni nodulari fortemente pruriginose come da prurigo nodularis), lichenoide (lesioni papulari violacee o reticolari biancastre come da lichen planus) , follicolare (lesioni simili a cheratosi pilare), “hands/feet” (variante mani/piedi), nipples/genitali (eczema mammario e/o genitale), eczema palpebrale.
Diagnosi differenziale
Altre dermatiti eczematose: dermatite da contatto allergica/irritativa (patch test nei quadri refrattari); dermatite seborroica (distribuzione seborroica, squama giallastra, risposta ad antifungini); psoriasi (placche ben delimitate, squama micacea, segno di Auspitz); scabbia (prurito notturno, cunicoli, noduli scabiosi); micosi (tinea corporis; KOH/cultura).
Terapia
Emollienti per il ripristino dell’integrità di barriera cutanea; steroidi topici e/o inibitori della calcineurina topici per il controllo delle lesioni attive e la prevenzione di recidive (terapia proattiva); nelle forme resistenti: fototerapia (NB-UVB o UVA 1), immunosoppressori sistemici (steroidi per os, ciclosporina, metotrexato), anticorpi monoclonali (dupilumab, tralokinumab, lebrikizumab) e small molecules quali i JAK-inibitori (upadacitinib, abrocitinib, baricitinib).